Ultrasonografia w medycynie estetycznej przestaje być narzędziem dodatkowym, a coraz częściej staje się elementem świadomej i bezpiecznej praktyki zabiegowej. Nie chodzi wyłącznie o dokumentację ani o diagnostykę powikłań. Badanie USG realnie zmienia sposób planowania procedur, pozwala lepiej rozumieć indywidualną anatomię pacjenta i zwiększa precyzję podania preparatów. W tej perspektywie trudno traktować ultrasonografię jako technologiczną ciekawostkę. Przy rosnącej liczbie zabiegów, coraz większej złożoności terapii oraz narastających oczekiwaniach pacjentów staje się ona raczej koniecznością niż fanaberią.
USG nowość w gabinecie medycyny estetycznej
W gabinecie medycyny estetycznej ultrasonografia znajduje zastosowanie stosunkowo od niedawna, mimo że samo badanie należy do metod dobrze ugruntowanych i od lat wykorzystywanych w wielu dziedzinach medycyny. Jej szczególna wartość w estetyce polega na tym, że pozwala nie tylko ocenić tkanki przed procedurą, ale także na bieżąco kontrolować przebieg zabiegu, identyfikować miejsca ryzyka i analizować niepowodzenia terapeutyczne. Dotyczy to zarówno procedur technicznie prostszych, jak podanie toksyny botulinowej, jak i bardziej złożonych, obejmujących implantację nici liftingujących czy iniekcje różnych rodzajów wypełniaczy.
Korzyści ultrasonografii w medycynie estetycznej
Najważniejszą korzyścią wynikającą z zastosowania USG jest możliwość dokładnego zobrazowania anatomii twarzy i szyi u konkretnego pacjenta. Znajomość klasycznej anatomii atlasowej nie zawsze wystarcza, ponieważ w praktyce klinicznej często obserwuje się odmienności anatomiczne. Dotyczy to zarówno przebiegu naczyń, jak i budowy mięśni. Ultrasonografia pozwala ocenić, czy mięsień, który planujemy ostrzyknąć, ma budowę jednoczęściową, czy zawiera przegrodę mogącą wpłynąć na rozkład preparatu i końcowy efekt estetyczny. Ma to szczególne znaczenie na przykład w przypadku mięśnia żwacza, w którym obecność przegrody może spowodować, że toksyna botulinowa zadziała jedynie częściowo. W efekcie podczas zaciskania zębów pojawia się nieestetyczne uwypuklenie nieporażonego fragmentu mięśnia. Jest to sytuacja odwracalna, ponieważ można podać preparat dodatkowo do nieobjętej terapią części, jednak rozpoznanie takiego układu przed zabiegiem pozwala od razu wykonać procedurę prawidłowo.
Badanie ultrasonograficzne umożliwia również ocenę grubości i echogeniczności poszczególnych warstw skóry. W określonych wskazaniach ma to wymiar praktyczny. Jeśli preparat ma być podany bardzo płytko, do skóry właściwej, należy wiedzieć, czy w tej warstwie nie przebiegają naczynia, które trzeba ominąć. Z kolei w terapiach anti-aging ocena grubości skóry może służyć jako obiektywny marker skuteczności. Starzenie prowadzi do ścieńczenia skóry, natomiast procedury takie jak peelingi, mezoterapia czy zabiegi z użyciem urządzeń wysokoenergetycznych mają między innymi stymulować jej przebudowę. Wykazanie w badaniach porównawczych, że po terapii skóra staje się grubsza, stanowi wymierny dowód efektu, szczególnie cenny u pacjentów, którzy obserwując twarz codziennie, nie zawsze wychwytują subtelne, stopniowo narastające zmiany.
Znaczenie praktyki w przeprowadzaniu badań ultrasonograficznych
Mimo licznych zalet ultrasonografia wymaga praktyki. Nie jest to technika zarezerwowana wyłącznie dla radiologów, ale też nie daje pewności interpretacyjnej bez ćwiczeń. Trzeba nauczyć się rozpoznawania warstw, doboru presetu, odpowiedniego docisku głowicy i koordynacji pracy aparatem oraz igłą. Zbyt mocny ucisk może zamknąć naczynie i uniemożliwić jego zobrazowanie. Lokalizacja nici liftingujących, szczególnie położonych bardzo powierzchownie, również bywa trudna i czasochłonna. Czasem konieczne jest zastosowanie „poduszki” z żelu i bardzo precyzyjnego ustawienia głowicy. Jednak nawet takie wymagające zadania są możliwe do wykonania.
Z praktycznego punktu widzenia najbardziej racjonalne wydaje się stopniowe wdrażanie badania do codziennej pracy. Warto rozpocząć od oglądania własnej anatomii, badania mięśni kończyn, które są łatwiejsze do interpretacji niż mięśnie twarzy i szyi, a następnie przejść do struktur bardziej złożonych. Dopiero wielokrotne przykładanie sondy, porównywanie obrazów i obserwacja różnych przypadków budują pewność diagnostyczną.
SZKOLENIE DLA LEKARZY BADANIE USG W GABINECIE LEKARZA MEDYCYNY ESTETYCZNEJ
Warszawa 07.11.2026
Szkolenie zostało zaprojektowane jako intensywny kurs praktyczny, który prowadzi uczestników od podstaw obsługi głowicy aż do świadomej interpretacji obrazów w kontekście zabiegów estetycznych.
Program szkolenia – praktyczne podejście
Szkolenie obejmuje zajęcia praktyczne z wykorzystaniem aparatu USG w kontekście medycyny estetycznej, co pozwala bezpośrednio przełożyć wiedzę na codzienną praktykę gabinetową.
Ultrasonografia w medycynie estetycznej przestaje być opcjonalnym dodatkiem, a coraz częściej staje się standardem postępowania. Pozwala nie tylko zwiększyć bezpieczeństwo zabiegów, ale również podejmować bardziej świadome decyzje kliniczne.
Jednak kluczowym elementem pozostaje kompetencja lekarza — to właśnie doświadczenie w pracy z USG decyduje o tym, czy technologia stanie się realnym wsparciem w praktyce, czy jedynie niewykorzystanym potencjałem.
Zastosowanie USG do oceny mięśni mimicznych i mięśni szyi
Szczególnie ważnym obszarem zastosowania USG jest ocena mięśni mimicznych i mięśni szyi. W górnej jednej trzeciej twarzy, gdzie liczba mięśni jest stosunkowo niewielka, a ich topografia bardziej przewidywalna, doświadczony lekarz zwykle radzi sobie bez obrazowania. Inaczej wygląda sytuacja w dolnych piętrach twarzy. Mięsień obniżacz kąta ust, mięsień obniżacz wargi dolnej, mięsień bródkowy, żwacz czy platysma wymagają zdecydowanie większej precyzji. Odmienności ich przebiegu są częste, a pomyłka może skutkować powikłaniami czynnościowymi lub estetycznymi.
Ultrasonografia pozwala nie tylko zlokalizować mięsień, ale także obserwować jego ruch w czasie rzeczywistym. Dzięki temu można precyzyjnie podać toksynę do właściwej struktury i uniknąć ostrzyknięcia sąsiadujących tkanek. Ma to szczególne znaczenie w przypadku platysmy, która jest położona bardzo płytko, tuż pod skórą. Zbyt głębokie wkłucie może prowadzić do niepożądanego rozprzestrzenienia preparatu poza docelową warstwę.
Identyfikacja naczyń krwionośnych w trakcie zabiegu medycyny estetycznej
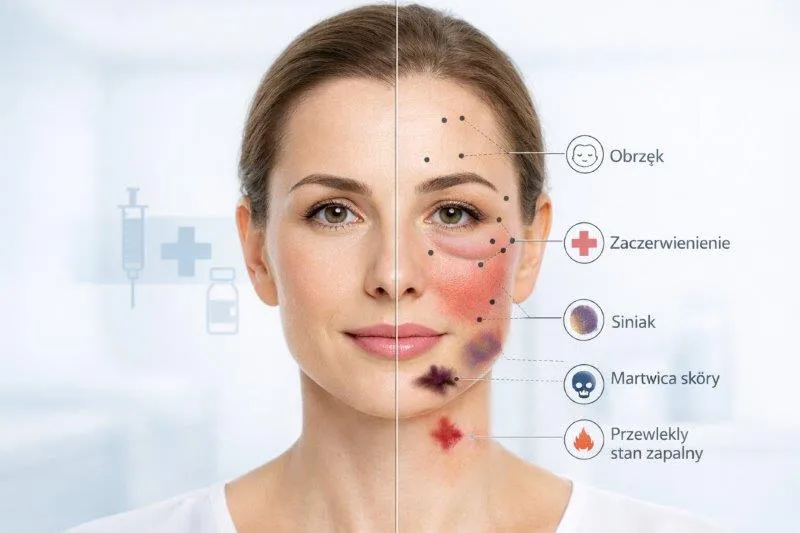
Równie istotna jest identyfikacja naczyń krwionośnych. W medycynie estetycznej to właśnie one bywają „miną”, na którą operator może natrafić podczas iniekcji. Szczególne ryzyko dotyczy okolicy fałdu nosowo-wargowego, tętnicy kątowej, naczyń zaopatrujących grzbiet nosa oraz okolicę gładzizny. Powikłania naczyniowe, w tym niedokrwienie i martwica tkanek, należą do najpoważniejszych zdarzeń niepożądanych w estetyce. Zastosowanie USG, zwłaszcza z opcją kolorowego Dopplera, umożliwia prześledzenie przebiegu naczynia, ocenę jego gałęzi bocznych i zaplanowanie bezpiecznego toru iniekcji. W praktyce oznacza to nie tylko większe bezpieczeństwo pacjenta, ale także większy komfort pracy lekarza.
USG dostarcza lekarzom medycyny estetycznej precyzyjnej informacji trudno dostępnej z innych źródeł
Warto podkreślić, że ultrasonografia dostarcza informacji nieosiągalnych w wywiadzie. Pacjenci nie zawsze przekazują pełne dane o wcześniejszych procedurach, czasem nie pamiętają rodzaju zastosowanego preparatu, a niekiedy byli poddawani zabiegom wykonywanym przez osoby nieuprawnione i zwyczajnie nie wiedzą, co zostało im podane.
Badanie USG pozwala w wielu przypadkach ustalić, z jakim implantem tkankowym mamy do czynienia. To szczególnie ważne przed planowaniem kolejnej procedury, ponieważ obecność trwałych lub półtrwałych materiałów może zwiększać ryzyko włóknienia, reakcji zapalnych i ziarniniaków po podaniu następnego preparatu.
Kluczowe znaczenie ma również właściwy dobór głowicy. W klasycznej ultrasonografii do badania narządów jamy brzusznej wykorzystuje się sondy o częstotliwości około 3,5 MHz, które umożliwiają penetrację na głębokość 15–20 cm. Sonda 7,5 MHz znajduje zastosowanie w diagnostyce narządów powierzchownych, takich jak tarczyca, piersi czy węzły chłonne, a także w ocenie zmian w tkance podskórnej i mięśniach.
W ultrasonografii twarzy i szyi optymalny zakres to najczęściej 18–20 MHz, sporadycznie 25 MHz. Istnieją również sondy 50–100 MHz, jednak służą one zasadniczo do wysokorozdzielczego badania samej skóry, przydatków skórnych i mieszków włosowych, a nie do standardowej pracy w gabinecie medycyny estetycznej.
Różnica jakości obrazowania pomiędzy sondą 7,5 MHz a 18 MHz jest zasadnicza. Przy niższej częstotliwości można uwidocznić skórę jako jedną hiperechogeniczną warstwę oraz tkankę podskórną z pasmami łącznotkankowymi dzielącymi tłuszcz na część powierzchowną i głęboką. Przy częstotliwości 18 MHz wyraźniej widoczny staje się naskórek, skóra właściwa i tkanka podskórna, a dodatkowo stosuje się warstwę żelu tworzącą dystans od powierzchni skóry. W praktyce oznacza to znacznie lepszą rozdzielczość struktur istotnych dla zabiegów estetycznych.
Ultrasonografia dostarcza wskazówek anatomicznych ułatwiających prawidłowe przeprowadzenie zabiegu medycyny estetycznej
Ultrasonografia pozwala też rozpoznawać struktury, których uszkodzenie mogłoby mieć poważne konsekwencje. Kości w obrazie USG są widoczne jako bardzo jasne, linijne pasma, poniżej których nie uzyskuje się obrazu z powodu silnego odbicia ultradźwięków. Charakterystyczne przerwanie ciągłości takiej linii może odpowiadać naturalnemu otworowi kostnemu, na przykład otworowi podoczodołowemu. To cenna wskazówka podczas planowania zabiegów w okolicy środkowej części twarzy.
Równie łatwo można rozpoznać ślinianki, które mają dość jednorodny, ciemniejszy obraz w porównaniu z otaczającymi tkankami. W obrębie kąta żuchwy odległość między powierzchnią skóry a ślinianką bywa niewielka, dlatego bez obrazowania nietrudno podać preparat do jej miąższu. Taka iniekcja nie tylko nie daje oczekiwanego efektu modelującego, ale może prowadzić do powikłań.
W interpretacji badania pomocne bywają nowoczesne funkcje aparatów. Część urządzeń oferuje presety dla poszczególnych okolic twarzy i szyi, a niektóre pozwalają na nakładanie kolorystycznych map ułatwiających orientację w warstwach tkanek. Trzeba jednak pamiętać, że presety nie powinny być traktowane sztywno.
Ustawienie opisane jako „policzek” nie służy wyłącznie do badania policzka, podobnie preset „czoło” nie ogranicza się tylko do tej okolicy. Różnią się one przede wszystkim zakresem głębokości i wzmocnieniem obrazu, dlatego w praktyce warto testować różne ustawienia dla tej samej okolicy. Istnieją także funkcje wzmacniania echa igły, co poprawia jej widoczność i ułatwia lokalizację końcówki w tkankach.
Identyfikacja implantów tkankowych dzięki USG
Osobnym zagadnieniem jest możliwość identyfikacji implantów tkankowych. Kwas hialuronowy daje zwykle obraz owalnych lub okrągłych, bezechowych depozytów, szczególnie we wczesnym okresie po podaniu. Ich granice są stosunkowo wyraźne, a pod zmianą często obserwuje się wzmocnienie echa, charakterystyczne dla struktur płynowych. W miarę upływu czasu depozyty integrują się z otaczającymi tkankami, granice stają się mniej ostre, a wewnątrz mogą pojawiać się drobne artefakty. Nadal jednak zachowują gładki kontur, bez wypustek.
Hydroksyapatyt wapnia prezentuje zupełnie inny obraz. Ze względu na swoją naturę przypomina pod względem ultrasonograficznym kość: tworzy bardzo jasne, hiperechogeniczne depozyty z charakterystycznym cieniem akustycznym poniżej. Taki obraz jest na tyle typowy, że rozpoznanie preparatu zwykle nie sprawia trudności. Należy przy tym pamiętać, że długotrwałe, systematyczne stosowanie hydroksyapatytu wapnia może prowadzić do znacznego włóknienia tkanek. W skrajnych przypadkach utrudnia to późniejsze podanie innych gęstych preparatów i wymusza zmianę strategii terapeutycznej.
Wygląd implantów trwałych w obrazie USG
Inaczej wyglądają implanty trwałe i półtrwałe. Poliakrylamid daje obraz nieregularnych, bezechowych depozytów o niejednorodnym zarysie, czasem z dyskretnym wzmocnieniem akustycznym i drobnymi odbiciami wewnętrznymi. PMMA jest zwykle hiperechogeniczny, zawiera drobne zwapnienia lub zwłóknienia i może powodować efekt masy, czyli modelowanie okolicznych tkanek. Opisywany bywa również efekt „ogona komety”. Silikon tworzy natomiast bardzo charakterystyczny obraz określany jako „burza śnieżna”, w którym głębsze struktury praktycznie przestają być widoczne. W badaniu piersi taki obraz jest klasyczny, jednak może być również obserwowany w obrębie twarzy u pacjentów, u których silikon podano iniekcyjnie, na przykład w okolice bruzd nosowo-wargowych.
Możliwość rozróżnienia rodzaju implantu ma znaczenie nie tylko diagnostyczne. Pozwala oszacować ryzyko związane z kolejną procedurą oraz zdecydować, czy zabieg należy wykonać, odroczyć, czy całkowicie z niego zrezygnować. Jest też przydatna przy planowaniu leczenia chirurgicznego, gdy konieczne jest usunięcie niepożądanych depozytów lub ocena, czy wcześniejsza ewakuacja materiału była kompletna.
Ultrasonografia ma także duże znaczenie w diagnostyce powikłań. Do najczęstszych należą ziarniniaki, torbiele, zwłaszcza tłuszczowe po przeszczepie tkanki tłuszczowej, zmiany zapalne, ropnie, martwica oraz stare depozyty, które planuje się usunąć przy pomocy hialuronidazy. Ziarniniak różni się od świeżego depozytu kwasu hialuronowego zarówno strukturą wewnętrzną, jak i wpływem na otaczające tkanki. Jego wnętrze jest echogeniczne, a w opcji dopplerowskiej wokół zmiany często stwierdza się wzmożone unaczynienie. Tego nie obserwuje się wokół typowego depozytu kwasu hialuronowego czy innych niepowikłanych implantów. Z kolei stary kwas hialuronowy zwykle traci gładką granicę, przyjmuje bardziej „pozazębiany” obrys i stopniowo ulega wchłanianiu.
Wykorzystanie USG w leczeniu powikłań medycyny estetycznej
Precyzja, jaką daje USG, ma praktyczny wymiar również podczas leczenia powikłań. Dzięki obrazowaniu można nie tylko stwierdzić, czy zmiana odpowiada krwiakowi, ropniowi, zmianie zapalnej czy ziarniniakowi, ale także skierować igłę dokładnie do centrum problemu. Ma to ogromne znaczenie przy podawaniu hialuronidazy lub innych leków. Iniekcja „na ślepo” bywa skuteczna, jednak działanie pod kontrolą obrazu znacząco zwiększa trafność i ogranicza niepotrzebne ostrzykiwanie tkanek zdrowych.
Zakres zastosowań ultrasonografii w praktyce estetycznej wykracza poza twarz. Badanie można wykorzystać do oceny stopnia zaawansowania cellulitu. W obrazie USG analizuje się grubość tkanki podskórnej oraz zarys granicy między skórą właściwą a tłuszczem. Nierówności i pofałdowania świadczą o zaawansowaniu zmian. Co ciekawe, podobne pofałdowanie ma inne znaczenie w ocenie skóry starzejącej się. W anti-aging nie dąży się do idealnie gładkiej granicy tej warstwy, ponieważ jej pewne pofalowanie może świadczyć o lepszej jakości i „młodszym” charakterze skóry. Celem terapii powierzchownych, takich jak mezoterapia, peelingi czy procedury z użyciem urządzeń wysokoenergetycznych, jest między innymi pogrubienie tej warstwy.
USG pozwala także zobaczyć zmiany niezwiązane bezpośrednio z medycyną estetyczną, ale istotne w różnicowaniu klinicznym. Należą do nich tłuszczaki, zmiany zapalne czy nowotwory skóry i tkanek podskórnych. Tłuszczak zazwyczaj jest dobrze ograniczony, owalny, położony w tkance podskórnej, względnie jednorodny i niemal nieunaczyniony. Możliwa jest również ocena rozległości procesu nowotworowego, na przykład określenie grubości zmiany i stwierdzenie, czy nacieka tkankę podskórną. W chorobach dermatologicznych, takich jak łuszczyca, badanie uwidacznia charakterystyczne ścieńczenie warstw skóry związane z przyspieszonym turnoverem naskórkowym.
Ultrasonografia nie zastępuje wiedzy anatomicznej ani doświadczenia zabiegowego, ale istotnie je wzmacnia. Pozwala podejmować decyzje w oparciu o obraz rzeczywisty, a nie wyłącznie o przewidywaną topografię. W medycynie estetycznej, gdzie milimetry mają znaczenie, a bezpieczeństwo procedury jest równie ważne jak efekt wizualny, jest to przewaga trudna do przecenienia.
SZKOLENIA Z MEDYCYNY ESTETYCZNEJ DLA LEKARZY
KALENDARZ SZKOLEŃ NA ROK 2026